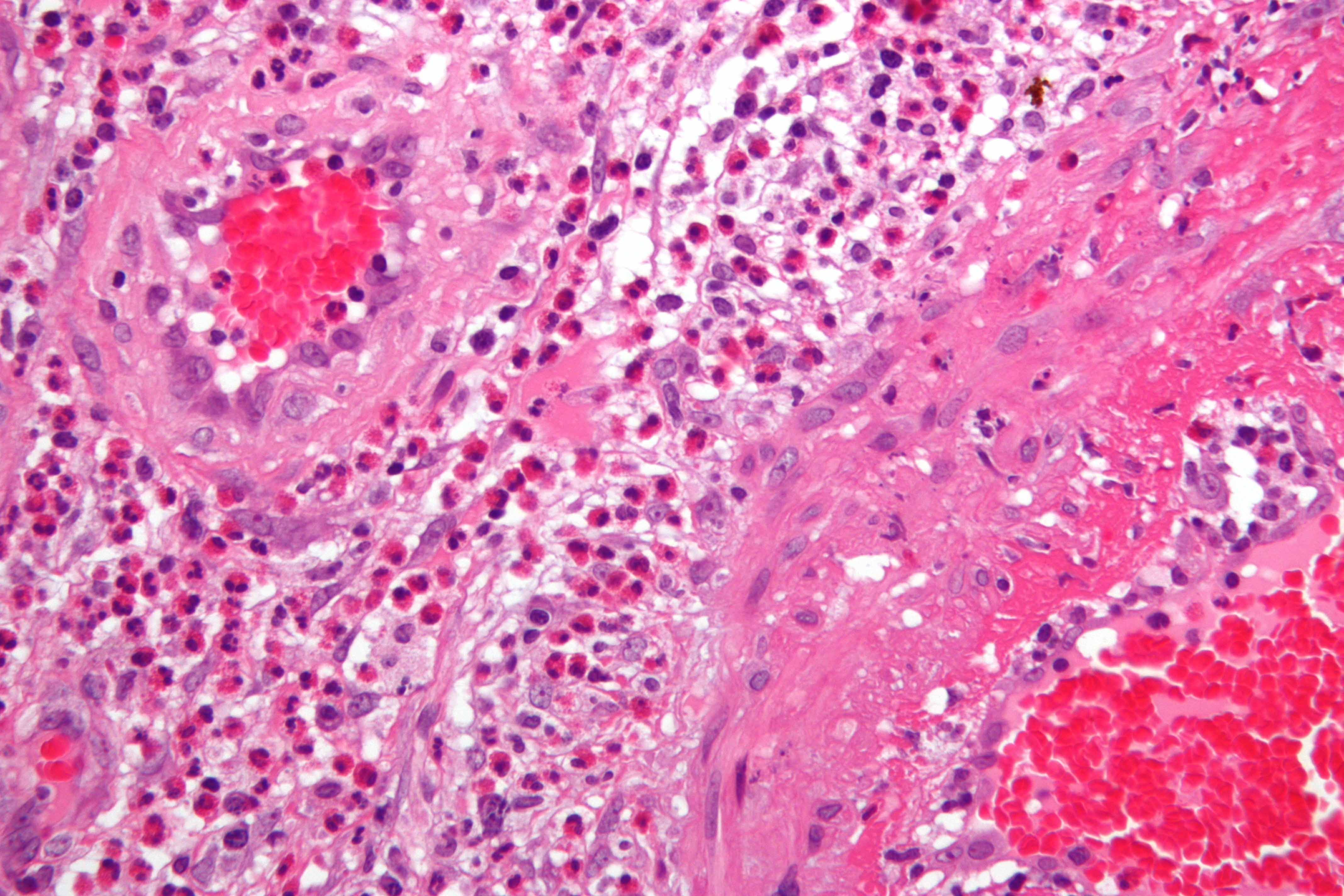
+ C'est quoi ? =>
Cause
On ne connaît pas la cause exacte de cette maladie, et il n’y en a probablement pas qu’une seule. On sait par contre qu’elle n’est pas contagieuse.
Personnes atteintes
La granulomatose éosinophilique (Churg & Strauss) peut survenir à tout âge. Cependant, elle se révèle surtout chez l’adulte âgé de 35 à 45 ans, aussi bien homme que femme.
Symptômes
Les symptômes et leur nombre sont très variables d’un patient à l’autre, en fonction des organes atteints et du stade évolutif de la maladie. Durant les premières phases de la maladie, la grande majorité des patients souffrent d’asthme, dont le contrôle est difficile malgré la prescription de différents traitements inhalés (en spray). Par la suite, on peut observer un amaigrissement, une fatigue générale, de la fièvre, une toux, des éruptions cutanées urticariennes, une sinusite ou de douleurs sinusiennes. Ces symptômes peuvent persister ou s’aggraver durant la phase de constitution de la vascularite, de même que des douleurs abdominales, l’émission de sang dans les selles, un essoufflement au moindre effort, des douleurs dans la poitrine, dans les muscles et les articulations, des impressions de fourmillements ou d’anesthésie dans les mains ou les jambes, des troubles visuels et/ou une confusion mentale.
Diagnostic
Le diagnostic de la granulomatose éosinophilique (Churg & Strauss) est difficile et ne peut souvent être fait que plusieurs semaines ou mois après l’apparition des premiers symptômes. Ceci s’explique par l’extrême rareté de la maladie, alors que la maladie asthmatique est très fréquente, par la grande variabilité des signes cliniques d’un individu à l’autre, et par l’absence de test biologique spécifique. La combinaison, chez un même patient, d’un asthme rebelle, d’une hyperéosinophilie sanguine et d’antécédents d’allergies ou de problèmes de sinus doit certes faire évoquer le diagnostic, mais cela ne suffit pas. Le diagnostic doit dans l’idéal être confirmé par la biopsie d’un tissu ou d’un organe atteint, notamment des poumons. Des auto-anticorps dirigés contre le cytoplasme des polynucléaires neutrophiles (les ANCA) peuvent être détectés dans le sang de 35 à 50% des patients.
Pronostic
Dans les études publiées, plus de 80% des patients, traités de façon adaptée, sont vivants 5 ans après le diagnostic (c’est ce qu’on appelle le taux de survie à 5 ans). La rémission est obtenue chez la plupart des patients, même si de petites rechutes peuvent survenir par la suite. Un suivi prolongé par des médecins spécialistes est donc nécessaire.
Traitements
Durant les premières phases de la maladie, si le diagnostic est fait tôt et qu’il n’y a pas d’atteinte des organes vitaux (coeur, rein et/ou cerveau notamment), un traitement par corticoïdes seuls peut être suffisant. Par contre, si des organes vitaux sont touchés, des immunosuppresseurs (en particulier le cyclophosphamide) ou immunomodulateurs devront être prescrits en association aux corticoïdes.
+ Vidéos =>
Expliquer sa vascularite
Mécanismes
Conférence
Conférence présentée lors du congrès annuel de la Société Libanaise de Pneumologie -- Avril 2012 -- Hôtel Monroe -- Beyrouth -- Liban ;
Conférence de l'association en partenariat avec FAI2R :
Podcasts
Pour en savoir plus sur les vascularites associées aux ANCA (dont la granulomatose éosinophilique fait partie), grâce à la chaîne web "Rare à l'écoute" et un soutien institutionnel, une série de podcast est disponible ci-après :
En plus des podcasts, vous pouvez revoir le replay de la web émission du 7 novembre 2024 (sur inscription) : Replay
+ Lavage de nez dans la GPA et la GEPA =>
 Comme vous le savez, les atteintes ORL dans la granulomatose avec polyangéite (anciennement maladie de Wegener) ou la granulomatose éosinophilique avec polyangéite (anciennement Churg & Strauss), sont souvent chroniques et sources de nombreux problèmes (rhinites croûteuses, sinusites, perte d'odorat, douleurs faciales, destruction du cartilage, troubles de l'audition etc...). A ce jour, il n'existe pas de traitement spécifique qui fasse consensus (en dehors du traitement de fond pour la maladie) mis à part la prescription de lavage de nez. Mais, avec l'expérience cumulée des échanges avec vous depuis plusieurs années et nos expériences personnelles, nous avons pu observer que les pratiques de lavage de nez étaient hétérogènes. Nous avons donc réalisé, en partenariat avec le service ORL du CHU de Dijon, deux vidéos de recommandations sur le lavage de nez, ainsi qu'une plaquette informative que vous retrouverez ci-dessous.
Comme vous le savez, les atteintes ORL dans la granulomatose avec polyangéite (anciennement maladie de Wegener) ou la granulomatose éosinophilique avec polyangéite (anciennement Churg & Strauss), sont souvent chroniques et sources de nombreux problèmes (rhinites croûteuses, sinusites, perte d'odorat, douleurs faciales, destruction du cartilage, troubles de l'audition etc...). A ce jour, il n'existe pas de traitement spécifique qui fasse consensus (en dehors du traitement de fond pour la maladie) mis à part la prescription de lavage de nez. Mais, avec l'expérience cumulée des échanges avec vous depuis plusieurs années et nos expériences personnelles, nous avons pu observer que les pratiques de lavage de nez étaient hétérogènes. Nous avons donc réalisé, en partenariat avec le service ORL du CHU de Dijon, deux vidéos de recommandations sur le lavage de nez, ainsi qu'une plaquette informative que vous retrouverez ci-dessous.
Partie 1 - Recommandations et bonnes pratiques :
Partie 2 - Alternatives possibles :
Plaquette informative lavage de nez GPA GEPA
Troubles olfactifs - Anosmie
L'association Anosmie.org a mis en place un protocole de rééducation olfactive, à base d'huiles essentielles, qui s'appuie sur des études scinetifiques. Vous pouvez retourver ce protocole ici : Protocole de rééducation olfactive
+ Documentation =>
La Granulomatose éosinophilique avec polyangéite
Traitements
100 questions
Vascularites Nécrosantes Systémiques (dont fait partie la granulomatose éosinophilique avec polyangéite) en 100 questions disponible dans la boutique France Vascularites :
Brochures
+ Protocole National de Diagnostic et de Soins =>
Les vascularites nécrosantes systémiques sont :
- La granulomatose avec polyangéite / GPA (anciennement Maladie de Wegener)
- La granulomatose éosinophilique avec polyangéite / GEPA (anciennement Churg & Strauss)
- La polyangéite microscopique / PAM
- La périartérite noueuse / PAN
Web conférence animée par le Professeur Benjamin TERRIER, avec questions par le Pr Eric HACHULLA, et organisée par la filière FAI2R, pour la présentation du nouveau PNDS Vascularites nécrosantes systémiques :
Fiches urgences :
POSTERS DIAGNOSTICS :


















